- Settembre 7, 2024
- Web Editorial Board
- Guida alla Salute, Tecnologie Mediche
Pacemaker Del Midollo Spinale
Un pacemaker spinale (del dolore) è un dispositivo che invia una corrente elettrica di basso livello al midollo spinale per alleviare il dolore. La corrente impedisce ai segnali del dolore di raggiungere il cervello.
Cos'è un pacemaker spinale e come funziona?
Un pacemaker spinale è costituito da cavi sottili (elettrodi) e da un generatore (neurostimolatore). Gli elettrodi vengono posizionati tra il midollo spinale e le vertebre (spazio epidurale) e il generatore viene posizionato sotto la pelle in una posizione speciale nell’area dolorante.
I pacemaker spinali consentono ai pazienti di alleviare il dolore inviando impulsi elettrici tramite telecomando quando avvertono dolore. Il telecomando può accendere/spegnere il pacemaker e aumentare/diminuire il livello di stimolazione. Può anche attivare un programma speciale per aiutare il paziente a gestire il dolore.
Quanti tipi di pacemaker spinali esistono?
- I tradizionali pacemaker spinali (IPG) sostituiscono la sensazione di dolore con una leggera sensazione di formicolio chiamata parestesia. Queste batterie vengono inserite nella colonna vertebrale con un’operazione. Quando la batteria si esaurisce, è necessaria una nuova operazione per la sostituzione. La durata di queste batterie è generalmente di 2-5 anni. Poiché hanno una potenza elettrica inferiore, possono essere una buona scelta per le persone che hanno dolore solo in una parte del corpo. Alcuni pazienti preferiscono batterie di nuova generazione che riducono la sensazione di formicolio causata dalla batteria.
- L’IPG ricaricabile funziona in modo simile ai dispositivi tradizionali, con la differenza che la batteria può essere ricaricata senza ulteriori interventi chirurgici. Poiché la fonte di energia è ricaricabile, queste batterie possono fornire più elettricità. Possono essere una buona scelta per le persone con dolore nella parte bassa della schiena o in una o entrambe le gambe, perché il segnale elettrico può arrivare più lontano. I sistemi a batteria ricaricabile possono durare da 8 a 10 anni o più.
- I sistemi a radiofrequenza utilizzano una fonte di alimentazione esterna per coloro che necessitano di stimolazione ad alta frequenza. Hanno batterie ricaricabili e possono essere più adatti per le persone con dolore nella parte bassa della schiena e alle gambe a causa della loro potenza.
Alcuni dispositivi possono rilevare cambiamenti nella posizione del corpo (seduti o sdraiati) e regolare il livello di stimolazione in base alla tua attività. Altri sistemi avanzati hanno anche cavi che possono essere programmati in modo indipendente per coprire più aree dolenti.
Alcuni dispositivi più recenti hanno il vantaggio di poter utilizzare una varietà di forme d’onda per l’erogazione elettrica, tra cui la stimolazione ad alta frequenza e ad alta intensità.
Il chirurgo spiegherà come utilizzare il dispositivo e come regolare l’intensità del segnale elettrico supportato da tutti e tre i tipi di stimolatori.
Per quali patologie vengono utilizzati i pacemaker spinali?
I pacemaker spinali sono generalmente preferiti quando le opzioni di gestione del dolore non chirurgiche non forniscono un sollievo adeguato. Gli antidolorifici possono essere utilizzati per gestire diversi tipi di dolore cronico, tra cui:
- Mal di schiena, soprattutto dopo un intervento chirurgico (noto anche come sindrome da fallimento dell’intervento chirurgico alla schiena e sindrome del dolore spinale persistente)
- Dolore post-operatorio
- Aracnoidite (infiammazione dolorosa dell’aracnoide, una sottile membrana che ricopre il cervello e il midollo spinale)
- Dolore cardiaco che non può essere trattato con altri mezzi (angina)
- Lesioni del midollo spinale
- Dolore correlato ai nervi (grave neuropatia diabetica e correlata al cancro da radiazioni, intervento chirurgico o chemioterapia)
- Malattia vascolare periferica
- Sindrome del dolore regionale complesso
- Dolore dopo un’amputazione
- Dolore addominale viscerale e dolore perineale
I pacemaker spinali possono migliorare la qualità della vita complessiva e il sonno può migliorare il dolore e ridurre la necessità di farmaci antidolorifici. Gli antidolorifici vengono spesso utilizzati insieme ad altri trattamenti per la gestione del dolore, come farmaci, esercizio fisico, terapia fisica e metodi di rilassamento.
Chi è il candidato idoneo all'impianto di un pacemaker spinale?
Come per tutti i trattamenti, il tuo medico vorrà assicurarsi che uno stimolatore spinale sia una scelta vantaggiosa per te e che possa fornire un sollievo significativo dal tuo dolore cronico.
Ogni paziente è diverso, ma in generale, coloro che traggono maggiori benefici da uno stimolatore spinale sono coloro che non hanno avuto un sollievo adeguato dal loro dolore con farmaci, trattamenti meno invasivi o precedenti interventi chirurgici.
Chi non può avere un pacemaker spinale?

Donne incinte: se sei incinta o stai pianificando una gravidanza, un pacemaker spinale potrebbe non essere raccomandato a causa dei potenziali rischi sia per la madre che per il feto in via di sviluppo.
Coloro che hanno infezioni attive o disturbi emorragici: potrebbero non essere candidate idonee per un pacemaker spinale a causa dei rischi aggiuntivi per la salute che comporta durante il processo di impianto.
Coloro con aspettative irrealistiche: le persone che hanno aspettative irrealistiche sui risultati di un pacemaker spinale potrebbero non ricevere tutti i benefici del pacemaker. È importante avere una comprensione realistica dei possibili risultati e dei limiti del trattamento.
Coloro con condizioni psichiatriche non trattate: se sono presenti condizioni psichiatriche non trattate, come depressione grave o psicosi, potrebbe essere necessario affrontare questi problemi prima di prendere in considerazione un pacemaker spinale per garantire la sicurezza e il successo del trattamento.
Coloro che non traggono beneficio da una sperimentazione: se il dolore non diminuisce in modo significativo durante una sperimentazione di un pacemaker spinale, potrebbe essere considerato improbabile che il dispositivo sia utile.
Qual è il processo di sperimentazione del pacemaker spinale?

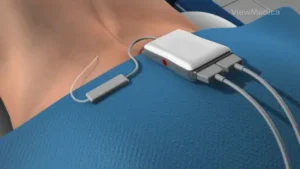
Durante la fase di prova, il chirurgo inserirà un dispositivo temporaneo nel corpo per il test. Se si stanno assumendo anticoagulanti, sarà necessario interromperne l’assunzione da 3 a 7 giorni prima della prova.
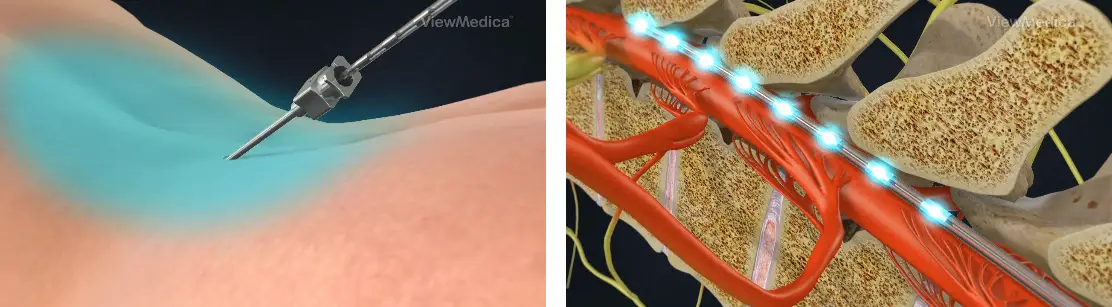
Viene somministrato un anestetico locale per intorpidire la zona prima dell’operazione. Guidato da un dispositivo a raggi X chiamato fluoroscopia, il chirurgo posiziona gli elettrodi nello spazio epidurale della colonna vertebrale. La posizione del dolore influirà sul punto in cui questi elettrodi vengono posizionati lungo la colonna vertebrale. Il chirurgo potrebbe chiederti un feedback durante la procedura per posizionare al meglio gli elettrodi. Questa procedura di prova solitamente prevede un’incisione nella parte bassa della schiena per posizionare gli elettrodi. Nel corso di circa una settimana, valuterai quanto bene il dispositivo sta riducendo il tuo dolore. Se riscontri una riduzione del 50% o superiore del livello di dolore, la prova è considerata adeguata. In questo caso, è programmato un intervento chirurgico per posizionare in modo permanente il dispositivo. Se la prova non ha successo, il dispositivo viene rimosso. Durante la prova, dovrai evitare attività che potrebbero bagnare il dispositivo, come la doccia o il nuoto.
Come prepararsi all'intervento chirurgico per l'impianto di un pacemaker al midollo spinale?
Se la prova Stimulator ha successo e avverti un miglioramento del dolore superiore al 50%, ti verrà programmato un intervento chirurgico per impiantare in modo permanente il dispositivo nel tuo corpo.
Ti verrà chiesto di interrompere l’assunzione di tutti i farmaci antinfiammatori non steroidei (ibuprofene, naprossene, ecc.) e anticoagulanti 7 giorni prima dell’intervento. Nicotina e alcol devono essere interrotti 1 settimana prima e 2 settimane dopo l’intervento per prevenire problemi di sanguinamento e guarigione.
Come viene eseguito l'intervento di impianto di pacemaker al midollo spinale?
L’operazione di stimolazione del midollo spinale dura solitamente da 1 a 2 ore e viene eseguita in anestesia generale. Gli elettrodi vengono posizionati nello spazio epidurale della colonna vertebrale attraverso una piccola incisione con l’aiuto della fluoroscopia e fissati con punti di sutura. Gli elettrodi non entrano direttamente in contatto con il midollo spinale.
Se necessario, viene eseguita una stimolazione di prova per assicurarsi che gli elettrodi coprano efficacemente le aree dolenti. Nei dispositivi di nuova generazione, gli elettrodi possono essere posizionati in base all’anatomia o al tracciato elettrico dei nervi per fornire un feedback senza dover essere svegliati.
In alcuni casi, se gli elettrodi posizionati durante la prova sono posizionati perfettamente, non è necessario riposizionarli o posizionarne di nuovi.
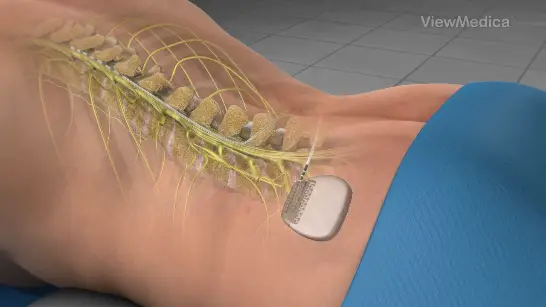
Il punto in cui viene posizionato il generatore dipende da diversi fattori. Il chirurgo di solito posizionerà il generatore appena sopra o sotto il livello della cintura sul lato più accessibile. Potrebbe anche scegliere di posizionarlo sul lato opposto del corpo rispetto a dove preferisci dormire. Le incisioni vengono quindi suturate e l’intervento è completato.
Il processo di programmazione del generatore può avvenire in sala operatoria, nella stanza dell’ospedale dopo l’intervento o in entrambi i casi.
La maggior parte dei pazienti viene dimessa lo stesso giorno o la mattina successiva. Le istruzioni scritte per il ritorno a casa ti verranno fornite quando lascerai l’ospedale. È importante seguire le istruzioni del chirurgo per l’assistenza domiciliare per le prime 2 settimane dopo l’intervento o fino all’appuntamento di controllo.
Qual è la procedura successiva all'operazione di impianto di pacemaker al midollo spinale?
Ogni paziente è diverso. Tuttavia, in generale, ti verrà chiesto di seguire le seguenti restrizioni durante il periodo post-operatorio:
- Dovresti assumere antidolorifici come raccomandato dal tuo chirurgo.
- Sarà utile applicare del ghiaccio sull’incisione per 15-20 minuti 3-4 volte al giorno per ridurre il dolore e il gonfiore.
- Non sederti o sdraiarti nella stessa posizione per più di un’ora, a meno che tu non stia dormendo. La rigidità causa più dolore.
- Alzati e cammina per 5-10 minuti ogni 3-4 ore. Aumenta gradualmente la camminata il più possibile.
- Non dovresti piegarti, sollevare, piegare la schiena o allungarti sopra la testa per le prossime 6 settimane. Queste precauzioni servono a impedire che i fili si spostino durante la guarigione.
- Non dovresti svolgere attività faticose, tra cui giardinaggio, lavori domestici o sesso.
- Non dovresti guidare fino all’appuntamento di controllo.
- Non dovresti bere alcolici, poiché fluidificano il sangue e aumentano il rischio di sanguinamento.
- Dovresti lavarti accuratamente le mani prima e dopo aver pulito l’incisione per prevenire infezioni.
- Una secrezione chiara e rosata dall’incisione è normale. Tuttavia, dovresti prestare attenzione alla consistenza della secrezione e a eventuali arrossamenti e consultare il tuo medico se necessario.
FAQ SUI PACEMAKER DEL MIDOLLO SPINALE
1- Un pacemaker spinale può essere impiantato in pazienti di tutte le età?
Un pacemaker spinale è solitamente utilizzato per pazienti adulti, in particolare quelli con dolore cronico che non ha risposto ad altri trattamenti. Sebbene non vi sia un limite di età superiore specifico per la procedura, la procedura è più comunemente raccomandata per gli adulti a causa della complessità della gestione del dolore e della necessità di un’attenta selezione del paziente.
I pacemaker spinali sono raramente utilizzati nei bambini o negli adolescenti e la decisione viene presa caso per caso. In questo gruppo, i medici valutano fattori come la gravità della condizione, i trattamenti alternativi e la salute generale del bambino.
2- Una procedura di pacemaker spinale è dolorosa?
Poiché una procedura di pacemaker spinale è solitamente eseguita in anestesia generale, i pazienti non avvertono dolore durante l’intervento. Tuttavia, è comune avvertire un po’ di fastidio o dolore alle incisioni in cui vengono posizionati gli elettrodi e il generatore dopo l’intervento.
Il dolore postoperatorio è solitamente da lieve a moderato e può essere gestito con antidolorifici. La maggior parte dei pazienti guarisce in poche settimane. Tuttavia, è importante seguire le istruzioni del medico in merito alla cura delle ferite e alle limitazioni delle attività per evitare complicazioni.
3- Quando viene sostituito un pacemaker spinale?
Un pacemaker spinale viene solitamente sostituito nei seguenti casi:
Esaurimento della batteria: nel tempo, la batteria del generatore potrebbe esaurirsi, soprattutto nei modelli non ricaricabili. Quando la batteria è scarica, il dispositivo deve essere sostituito con un piccolo intervento chirurgico.
Guasto o danno del dispositivo: la sostituzione potrebbe essere necessaria se i componenti della batteria si guastano, si danneggiano o si spostano dalla loro posizione originale.
Nuova tecnologia: con l’avanzare della tecnologia, i pazienti potrebbero scegliere di sostituire i propri dispositivi con dispositivi che offrono un migliore sollievo dal dolore, opzioni di programmazione o sistemi di batterie ricaricabili.
4- Ci sono effetti collaterali di un pacemaker spinale?
Le complicazioni di una procedura di pacemaker spinale sono rare. Tuttavia, nessuna procedura è priva di rischi. Una piccola percentuale di pazienti può manifestare:
- Infezione, che può verificarsi nelle prime 2-8 settimane
- Sanguinamento
- Spostamento del dispositivo (in questo caso, di solito viene eseguita una seconda operazione per rimettere gli elettrodi nella posizione corretta.)
- Danni al dispositivo
- Forti mal di testa dovuti alla perdita di liquido cerebrospinale
- Danni ai nervi e paralisi, sebbene estremamente rari
5- Il mio dolore scomparirà completamente con un pacemaker spinale?
Il tasso di successo di un pacemaker spinale dipende dalla selezione attenta del paziente, dalla stimolazione di prova riuscita, dalla tecnica chirurgica adeguata e dall’educazione del paziente. Un pacemaker spinale non cura la condizione che causa il dolore; aiuta i pazienti a gestirlo. Se il dolore si riduce di almeno la metà, l’operazione è considerata riuscita.
Studi pubblicati sulla stimolazione del midollo spinale mostrano un sollievo a lungo termine nel 50%-80% dei pazienti con dolore cronico. Uno studio ha riportato che il 24% dei pazienti è migliorato abbastanza da tornare al lavoro con la sola stimolazione o occasionalmente con farmaci antidolorifici orali.
6- Posso fare radiografie, TAC e risonanze magnetiche con uno stimolatore del midollo spinale?
Radigrafie e TAC sono generalmente sicure finché lo stimolatore del midollo spinale è spento. Dovresti informare il tuo medico di avere uno stimolatore del midollo spinale prima di qualsiasi scansione.
Le risonanze magnetiche non sono sempre sicure per chi ha uno stimolatore del midollo spinale. Alcune batterie più recenti sono compatibili con alcune macchine per risonanza magnetica. Tuttavia, il medico deve prima valutare le caratteristiche del tuo stimolatore. Se il tuo dispositivo non è compatibile, le risonanze magnetiche possono causare gravi lesioni.
7- Il mio stimolatore del midollo spinale causerà problemi ai controlli di sicurezza in aeroporto?
Sì, i gate di sicurezza dell’aeroporto rileveranno la batteria. Tuttavia, il tuo medico potrebbe darti un documento/una tessera che ti aiuterà a seguire questa procedura di sicurezza.
8- Posso guidare con un pacemaker spinale acceso?
No, dovresti spegnere il pacemaker mentre guidi o utilizzi macchinari pesanti perché improvvisi cambiamenti nei livelli di stimolazione possono causare distrazione.
9- Posso nuotare con un pacemaker spinale?
Nuotare con un generatore permanente va bene. Tuttavia, non dovresti bagnare il pacemaker. Dovrai anche evitare di fare il bagno e la doccia durante questo breve periodo di prova.
10- Quanto migliora la mia qualità di vita un pacemaker spinale?
Gli effetti del dolore cronico si estendono oltre la sfera fisica, spesso influenzando il nostro stato emotivo e limitando la nostra partecipazione alle attività di base. I pazienti con un pacemaker spinale sperimentano una maggiore gioia di vivere.
* Il contenuto del nostro sito Web è solo a scopo informativo. Consultare il proprio medico per il trattamento medico. Il nostro contenuto non include informazioni sui servizi sanitari terapeutici nel nostro ospedale.
Fonti:
- ldabe S, Buchser E, Duarte RV. Complicazioni della stimolazione del midollo spinale e tecniche di stimolazione dei nervi periferici: una revisione della letteratura. Pain Med 17(2):325-36, 2016
- https://www.hopkinsmedicine.org/health/treatment-tests-and-therapies/treating-pain- with-spinal-cord-stimulators
- Nguyen B, Thottakara J, Bell KR. Gestione del paziente per lesione cerebrale traumatica. In: Mitra R. ed. Principles of Rehabilitation Medicine. McGraw-Hill; 2019.
- Petersen EA, Schatman ME, Sayed D, et al. Persistent Spinal Pain Syndrome: New Terminology for a New Era (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8197591/). J Pain Res. 2021;14:1627-1630. Consultato il 3/10/2022.
- Sundaraj SR, et al: Spinal cord stimulation: A seven-year audit. J Clin Neurosci 12:264-270, 2005
- Vakkala M, Järvimäki V, Kautiainen H, et al. Incidenza e fattori predittivi del trattamento di stimolazione del midollo spinale dopo un intervento chirurgico alla colonna lombare (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5634380/). J Pain Res. 2017;10:2405-2411. Consultato il 3/10/2022.
- Verrills P, Sinclair C, Barnard A. Una revisione dei sistemi di stimolazione del midollo spinale per il dolore cronico. J Pain Res 9:481-92, 2016
* Le informazioni sul nostro sito Web sono state preparate solo a scopo informativo.